معرفی دکتر قنواتی جراح بینی
عمل بینی گوشتی (هزینه و شرایط)
هزینه عمل بینی دکتر قنواتی و نمونه عمل ها
رزرو نوبت عمل بینی ( آنلاین و حضوری)
نمونه عمل های بینی دکتر قنواتی
مجله پزشکی و سلامت : بیشتر ما علاقه زیادی به گوش دادن به موسیقی داریم ، اما اطلاعی از تاثیر موسیقی بر سلامت انسان نداریم و نمیدانیم که گوش دادن به موسیقی چه اثرات شگرفی بر سلامتمان دارد. تاثیر موسیقی بر سلامت انسان بسیار شنیدنی است و بهتر است که بخوانید.
مطالعات متعددی راجع به تاثیر موسیقی بر سلامت انسان نشان دادهاند که آموزش موسیقی در سنین پایین ، باعث تحریک مغز کودک در راههایی میشود که به بهبود مهارتهای کلامی، ارتباطی و بصری کمک میکند.
حتی کودکان یک ساله که به همراه پدر و مادرشان در کلاسهای تدریس موسیقی ، به موسیقی گوش میدهند ، توانایی بیشتری برای برقراری ارتباط دارند و پاسخهای مغزی پیچیدهتری به موسیقی نشان میدهد و به اطرافیان لبخند میزند.
تحقیقات نشان داده است که گوش دادن به موسیقی و یا نواختن آن ، به خصوص در سنین بالا میتواند به سلامت مغز کمک کند. گوش دادن به موسیقی مانند ورزش مغز عمل میکند و در نتیجه مزایایی مانند حافظه بهتر و وضوح ذهنی را میتوان به عنوان تاثیر موسیقی بر سلامت انسان دانست.
حتی افرادی که دچار آسیبهای مغزی شدهاند ، با گوش دادن به موسیقی میتوانند مقداری از حافظه یا حتی تمام حافظهشان را دوباره به دست آورند. گوش دادن به موسیقی میتواند موجب شود که خاطرات قدیمی و الگوهای عصبی مجدداً در مغز شما نقش ببندند ، زیرا ریتم و صدای موسیقی برای مدت طولانی در داخل هسته ذهن باقی میماند.

همانطور که گفته شد ، تاثیر موسیقی بر سلامت انسان اثبات شده است. گوش دادن به موسیقی میتواند هیجانات و احساس شادی شما را بر انگیزد و حتی ناراحتی را از بدن شما خارج میکند. گوش دادن به موسیقی موجب آزاد شدن دوپامین در مغز شما میشود ، دوپامین ماده شیمیایی است که موجب بروز احساس خوب در شما میشود. به همین دلیل است که گوش دادن به موسیقی موجب میشود که احساس شادی و هیجان در شما برانگیخته شود. احساس شادی ناشی از گوش دادن به موسیقی با شادی بعد از رابطه جنسی ، خوردن شکلات و حتی مصرف برخی داروها یکسان است.
مطالعه دیگری در رابطه با تاثیر موسیقی بر سلامت انسان نشان داد که موسیقی با ریتم تند ، نقش کلیدی در احساس شادی دارد ، در صورتی که موسیقی با ریتم آهسته ، نقش کوچکی در بروز احساس ناراحتی دارد.
مطالعاتی راجع به تاثیر موسیقی بر سلامت انسان نشان دادهاند که گوش دادن به موسیقی قلب را تقویت میکند و زمان بهبودی بیماریهای قلبی را نیز کاهش میدهد.
صرف نظر از سبک موسیقی، گوش دادن به موسیقی مورد علاقه موجب آزاد شدن اندورفین در مغز میشود که به بهبود سلامت عروق کمک میکند . مطالعات نشان داده است که مردان و زنانی که پس از عمل جراحی قلب ، به موسیقی گوش میدهند ، احساس اضطراب و درد کمتری را حس میکنند. همچنین گوش دادن به موسیقی موجب میشود که ضربان قلب شما آهستهتر شده و پریشانیتان فروکش کند.

رایجترین عواملی که موجب تداخل در خواب میشوند ، استرس و اضطراب (افزایش ضربان قلب) هستند. از آنجایی که موسیقی روی هر دو مورد تأثیر مثبت دارد، بهترین راه برای بهبود الگو و کیفیت خواب ، گوش دادن به موسیقی است و خوابی آرام را برای شما به ارمغان میآورد. تاثیر موسیقی بر سلامت انسان و خواب قابل انکار نیست.
مطالعهای بر روی بیماران مبتلابه سرطان نشان داد که گوش دادن به موسیقی با کاهش اضطراب ، بهبود میزان فشارخون و خلق و خو ، در ارتباط است و گوش دادن به موسیقی میتواند اثرات مثبتی روی روح و روان، خلق و خو ، درد و کیفیت زندگی داشته باشد.

تحقیقاتی در رابطه با تاثیر موسیقی بر سلامت انسان نشان داده است که گوش دادن به موسیقی سطح هورمون استرس و کورتیزول را کاهش میدهد. این هورمونها مسئول تضعیف سیستم ایمنی بدن، افزایش خطر ابتلا به بیماریهای قلبی، تداخل با یادگیری و حافظه، کاهش تراکم استخوان، فشارخون بالا هستند. تحقیقات نشان داده است که ۵۰ دقیقه گوش دادن به موسیقی شاد ، سطح آنتیبادی را در بدن انسان افزایش میدهد.
اگرچه تاثیر موسیقی بر سلامت انسان بسیار زیاد است اما نوع موسیقی که گوش میدهید بر سلامتی نیز مؤثر است ، گوش دادن به موسیقی برای شما مفید میباشد که از گوش دادن به آن لذت ببرید.

شیر مادر بهترین و ایمن ترین روش طبیعی برای تغذیه نوزاد است.
شیردهی مادر فواید فراوانی دارد و این فواید صرفا به کودک محدود نمی شود و حتی مادر نیز از مزایای آن استفاده خواهد کرد.
این ماده بی نظیر و خارق العاده بطور رایگان از سوی خداوند در اختیار تمامی مادران قرار داده شده است.
در این مطلب فواید بیشمار تغذیه با شیر مادر برای نوزادان را برای شما بیان خواهیم کرد.
مزایای تغذیه با شیر مادر برای کودک چیست؟
شیر مادر بیش از ۱۰۰ فایده از طولانی مدت و کوتاه مدت برای نوزاد به همراه خواهد داشت.
این شیر تاثیر چشمگیری در رشد شناختی و رشد مغزی یک نوزاد دارد که کیدمام در زیر به چند مورد مهم آن اشاره خواهیم کرد.
تحقیقات نشان داده است که نوزادانی که به جای شیر خشک از شیر مادر شیر استفاده می کنند، بهره هوشی (IQ) بالاتری نسبت به سایرین دارند و با رسیدن به سن مدرسه در تست های ضریب هوشی نمره بیشتری کسب خواهند کرد.
همچنین بین طول زمان شیردهی مادر و ضریب هوشی رابطه خاصی وجود دارد.
کودکانی که تا اواخر دوره نوزادی و کودک نوپایی (تا ۲ سال) از شیر مادران استفاده می کنند، ضریب هوشی بالاتری دارند.
با بزرگ شدن کودک، مغز او نیز متناسب با بدن رشد خواهد کرد. تغذیه با شیر مادر به شما اطمینان می دهد که مغز کودک با سرعت مناسب و اندازه مناسب با سن او رشد خواهد کرد.
نوزادانی که به طور انحصاری با شیر مادر تغذیه می شوند، تراکم و چگالی بیشتری از بافت ماده سفید در مغز دارند.
ماده سفید شامل سلولهای عصبی طولانی تر است که به هماهنگی قسمتهای مغز کمک می کند. بنابراین ماده سفید در تعیین کیفیت فرایند تفکر و عملکردهای شناختی نقش اساسی ایفا می کند.
شیرخوارانی که با این شیر تغذیه می شوند، به اندازه ۳۰٪ ماده سفید بیشتری نسبت به شیرخوارانی که فقط با شیرخشک تغذیه می شوند، دارند.
شیر مادر رشد مغز در نوزادان را نارس تسریع می کند، بنابراین اطمینان می دهد که آنها با هیچ تاخیری در رشد شناختی روبرو نمی شوند. آنها همچنین بعدها کمتر در زندگی دچار اختلالات روانی می شوند.
اختلال “بیش فعالی – کمبود توجه” یا ADHD یک وضعیت روانی است که باعث ایجاد مشکلات رفتاری می شود.
این بیماری درمانی ندارد و باید تا آخر عمر از طریق دارو درمان شود. نوزادانی که به طور انحصاری تا شش ماه اول زندگی خود از شیر مادر تغذیه می شوند احتمال کمتری دارد که به ADHD مبتلا شوند.
مشخص نیست که شیر مادر چگونه از بروز ADHD محافظت می کند، اما این می تواند به دلیل فواید کلی شناختی شیر باشد.
تغذیه با شیر مادر مزایای ایمونولوژیکی بی شماری از قبیل تقویت سیستم ایمنی کودک در برابر عوامل بیماری زا را دارد.
شیر مادر حاوی چندین آنتی بادی از جمله آنتی بادی هایی است که کودک را در برابر بیماری های عمومی مانند سرماخوردگی ایمن نگه می دارد.
به عنوان مثال اگر مادر از سرماخوردگی رنج می برد، به طور خودکار ایمنی بدن خود را از طریق شیر به کودک خود منتقل می کند.
تغذیه با شیر مادر، کودک را در برابر عفونتهای باکتریایی مانند مننژیت باکتریایی و پنومونی محافظت می کند.
شیر مادر در برابر ویروس هایی نظیر ویروس سنسیشیال تنفسی (syncytial syncytial) یا به اختصار RSV و واریسلا زوستر محافظت می کند، که ویروس دومی باعث ایجاد آبله مرغان و زونا می شود.
کارشناسان خاطرنشان می کنند اگر یک مادر مبتلا به آبله مرغان شده باشد، به طور خودکار ایمنی ویروسی را به کودک خود منتقل می کند.
این یک مصونیت منفعل است، که ممکن است نتواند محافظت کامل را تضمین کند، اما هنوز هم بطور چشمگیری احتمال ابتلای کودک به بیماری را کاهش می دهد.
روده های کوچک حاوی باکتری های پروبیوتیکی هستند که از همان بدو تولد در نوزادان وجود دارد.
با این حال، تعداد باکتری ها در نوزادان کم است. قندها و چربیهای مخصوص شیر مادر باعث تکثیر این باکتریهای “خوب و مفید” می شوند.
تعداد باکتریهای سالم روده ای از باکتری های تهاجمی مانند اشریشیا محافظت می کند.
یک شیرخوار که در معرض واکنش آلرژیک قرار دارد، نسبت به نوزادانی که با شیر خشک تغذیه می شوند، دارای تعداد واکنش های آلرژیک کمتری هستند.
ایمونوگلوبولین های موجود در شیر مادر سیستم ایمنی بدن کودک را تقویت میکند تا بتواند به خوبی یک پاتوژن را از یک پروتئین بی ضرر تشخیص دهد.
در نتیجه نوزاد کمتر در معرض بیماری های آلرژیک مانند آسم قرار می گیرد.
همچنین خطر ابتلا به سایر بیماریهای خود ایمنی مانند بیماری کرون را کاهش می دهد.
نوزادان شیرخوار کمتر دچار سندرم مرگ ناگهانی نوزادان، سرطان هایی مانند لوسمی و دیابت نوع ۱ و ۲ می شوند.
علاوه بر مغز و سیستم ایمنی، بدن کودک نیز از مزایای خوب شیر مادر بهره می برد.
به گفته متخصصین احتمال ابتلای نوزادان شیرخوار به چاقی، در زمان نوپایی و حتی بعداً در زندگی بزرگسالی، به نسبت کودکانی که با شیر خشک تغذیه می شوند کمتر می باشد.
همچنین این بدان معنا است که حفظ وزن سالم نه تنها در حال حاضر بلکه در آینده نیز برای نوزاد آسان تر خواهد بود.
نوزادان شیرخوار از نظر رشد جسمی عملکرد بهتری دارند و در مقایسه با نوزادانی که فقط با شیر خشک تغذیه می شوند، تمام نقاط عطف خود را به موقع پشت سر خواهند گذاشت.
کودکانی که با شیر مادران تغذیه می شوند، دندانهای شیری آنها سریعتر رشد کرده و با عوارض کمتری مواجه خواهند شد.
تغذیه مستقیم از شیر مادران احتمال پوسیدگی دندان را کاهش می دهد.
قندهای موجود در شیر مادر برخلاف قندهای موجود در شیر خشک به دندانهای کودک آسیب نخواهند رساند.
در این مطلب کیدمام مزایای فوق العاده این نعمت خداوند را برای نوزادان دلبند شما بازگو کردیم. امیدواریم شادابی و سلامتی همراه همیشگی کودکان شما باشد.
مادرانی که علاقمند به مطالعه سایر مطالب مفید و ضروری حوزه مادر و کودک هستند می توانند به سایت تخصصی مادر و کودک کیدمام مراجعه کنند.
در این مطلب قصد داریم به شما مراحل شستشو کندانسور را به شما بگوییم .
یکی از اولین را ه ها این است که اطمینان از قطع بودن برق این دستگاه است . بعد از شستشوی پنل داخلی این دستگاه حالا باید شستشو کندانسور را نیز کاملا انجام دهید .
از اولین کارهایی که بزاید اطمینان داشته باشید این است که مطمئن شوید که برق این دستگاه کاملا قطع است . یکی دیگر می توان به بازکردن درب روی کندانسور توسط ۸ تا ۱۰ پییچ به بدنه بسته شده ابتدا پیچ ها را بازکنید و درب بالایی کندانسور را خارج کنید . یکی از دستگاه هایی که می توان نام برد که می توان به راحتی پنل خارجی آن را بشوریم کولرگازی وایت وستینگ هاوس است .
داخل پنل بیرونی سمت راست ، کمپرسور و قطعات الکتریکی نصب شده است . اگر می توانید با نایلون و چسب آن قسمت را کامل بپوشانید تا آب به این قسمت برخورنکند حالا بعد از رعایت این کارها می توانید کندانسور را با آب بشورید اگر هم در اینجا هم می تونید از بخارشوی و یا کارواش خانگی با فشار پایین استفاده کنید و پره های کندانسور را کاملا تمیز کنید . جلوی کندانسور یک موتور فن نصب شده که نگران آبریزی روی این قسمت نباشید ولی باز تا جایی که می توانید مراقب باشید که اب کمتری به ان قسمت برسد . یکی دیگر از دستگاه هایی که می توان اشاره کرد کولرگازی اجنرال است که شما می توانید به راحتی این دستگاه را تمیز کنید .
شستشوی پنل خارجی در سرمادهی ، راندمان کولر و کم شدن مصرف برق شما تاثیر بسیار زیادی خواهد داشت . پس می توان باهمین کارهای ساده مصرف انرژی را در این دستگاه ها کم کنیم و یک کولرگازی اینورتر داشته باشیم و از آن لذت ببریم .
////////////////////////////////////////////////////
تصویر آگهی : https://coolergazy.com/wp-content/uploads/2020/01/9p-3.png
/////////////////////////////////////////////////////
نخ بخیه و انواع آن
بخیه زدن در جراحی به معنای دوختن قسمتی از بافت بدن است که به وسیله ی نخ بخیه و سر سوزن های مخصوص انجام می شود. نخ بخیه که امروزه یکی از پر کاربرد ترین تجهیزات پزشکی می باشد در انواع مختلفی طبقه بندی می شود.
طبقه بندی های مختلف نخ بخیه عبارتند از:
مهم ترین طبقه بندی آن ها، دسته ی اول یعنی قابل جذب یا غیر قابل جذب بودن می باشد.
نخ های قابل جذب شامل موارد زیر می باشند:
نخ های غیر قابل جذب نیز عبارتند از:
کاتگوت که یکی از انواع نخ های قابل جذب است به دو نوع کاتگوت ساده و کاتگوت کرومیک تقسیم بندی می شود. نخ کاتگوت از کلاژن بافت زیر مخاط روده ی گوسفند و یا بافت سروزی روده ی گاو به دست می آید. این نوع از نخ ها در ضخامت های بین ۳ تا ۷/۰ ساخته می شوند که در بدن باقی نمانده و به وسیله ی آنزیم های بدن جذب می شوند.
نخ های مونوفیلامنت یا مولتی فیلامنت
نخ های مونوفیلامنت در واقع نخ های تک رشته ای و نخ های مولتی فیلامنت، نخ های چند رشته ای هستند که در قدرت انعطاف متفاوت می باشند. نخ های تک رشته ای نسبت به نخ های چند رشته ای منعطف تر بوده و به راحتی می توان آن ها را گره زد. علاوه بر این دقت در نخ های تک رشته ای بیشتر بوده و ظرافت عمل در آن ها بالاتر است.
همچنین سطوح صاف و صیقلی نخ های تک رشته ای سبب می شود تا در هنگام عبور از بافت، آسیب کمتری به محل وارد کرده و امکان پارگی بافت را در حین جراحی کاهش دهند. نخ جراحی تک رشته ای معمولا در جراحی های قلب، اعصاب و چشم کاربرد داشته و از اهمیت زیادی برخوردار است.
نخ جراحی مولتی فیلامنت یا چند رشته ای نیز خود به دو نوع بافته شده و پیچیده تقسیم بندی می شوند که نخ های بافته شده یا قیطان به لحاظ کارکرد سریع تر و راحت تر بوده و گره های ایجاد شده با این نوع نخ ها نیز به دلیل چند رشته ای و قطور تر بودن، پایدار تر می باشند.
نخ های بخیه که از الیاف طبیعی، الیاف مصنوعی، الیاف فلزی، کلاژن و روده ی حیوانات تهیه می شوند، از ضعیف ترین نوع که الیاف طبیعی را شامل می شوند تا محکم ترین نوع آن که الیاف فلزی می باشند در موارد مختلف در بافت های داخلی و خارجی بدن مورد استفاده قرار می گیرند.
بنابراین چنانچه قصد خرید نخ جراحی را دارید پیشنهاد می کنیم براساس نوع کاربرد آن، محصول مورد نظر خود را انتخاب کرده و سپس اقدام به خرید آن نمایید. همچنین برای خرید نخ بخیه شما می توانید از فروشگاه های مجاز تجهیزات پزشکی در سراسر کشور اقدام نموده و حتما پیش از خرید آن، اطلاعات لازم درباره ی محصول را مطالعه کرده تا پس از خرید دچار مشکل نشوید.
علاوه بر این در هنگام خرید نخ بخیه توجه کنید که قیمت های متفاوتی برای برند های مختلف این محصول وجود دارند که برای اطمینان از خریدی مقرون به صرفه، بهتر است از فروشگاه های تجهیزات پزشکی معتبر نظیر فروشگاه اینترنتی سدان مد استفاده نمایید، تا علاوه بر قیمت مناسب، از ضمانت اصل بودن کالا نیز اطمینان حاصل نمایید.
ویژگی های نخ بخیه ایده آل
در هنگام انتخاب و خرید نخ بخیه دقت کنید که محصول مورد نظر شما بایستی دارای ویژگی هایی باشد تا بتوانید از مرغوب بودن ان مطمئن شده و اقدام به خرید آن نمایید.
بنابراین از جمله ویژگی های یک نخ بخیه ایده آل عبارتند از:
با در نظر گرفتن ویژگی های بالا معمولا برای آن که نخ های بخیه زیست تخریب پذیری نسبی و انعطاف پذیری بالایی داشته باشند، معمولا از جنس مواد پلیمری تهیه و تولید می شوند.
همچنین به دلیل آن که نخ های بخیه در بافت و محل زخم ممکن است تنش و یا کشش ایجاد کرده و حساسیت بافت و بدن را نسبت به خود برانگیزند، کمترین واکنش بافتی و نیز استحکام کششی بالای آن ها می تواند از موضوعات با اهمیت در هنگام خرید نخ جراحی باشد.
فروشگاه تجهیزات پزشکی سدان با سابقه ی ۱۵ سال فعالیت در زمینه ی تجهیزات پزشکی بهترین گزینه ی انتخابی پیش روی شما می باشد. فروش نخ جراحی یکی از انواع فعالیت های این فروشگاه در زمینه ی تجهیزات پزشکی است که امروزه به دلیل استقبال زیاد شما هموطنان عزیز در جای جای کشور پهناورمان ایران، سبب شده تا این فروشگاه یکی از معتبر ترین فروشگاه های تجهیزات پزشکی در دهه ی گذشته شناخته شده و نیاز های پزشکی بیمارستان ها و افراد را برطرف نماید.
سدان مد با سابقه ی فعالیت در زمینه های مختلف تامین تجهیزات پزشکی برای ارگان های مختلف در تلاش است تا نیاز های عموم مردم را به انواع تجهیزات پزشکی و انواع نخ های جراحی برطرف کرده و گامی استوار در جهت افزایش سطح سلامت جامعه بردارد.
آرتروز زمانی رخ میدهد که غضروفهای اطراف مفاصل دچار پارگی شوند، که این پدیده حرکات نرم و آسان استخوانها را دچار اختلال کرده و نهایتا منجر به تورم و درد مفاصل میشود. زمانی که این اتفاق در مهرههای گردن رخ دهد به عنوان آرتروز گردن شناخته میشود. گاهی اوقاب آسیب غضروفها میتواند در اثر بیماریهای مخرب ایجاد شود که به آن استئوآرتریت گردن گفته میشود. مفاصل گردن یکی از مهمترین قسمتهای حرکتی ستون فقرات هستند. دو مفصل گردنی کوچک در پشت هر مهره قرار گرفته که امکان حرکات به سمت جلو / عقب و خم کردن را فراهم میکنند. این مفاصل دربرگیرنده غضروف در سطوح بالایی و پایینی بوده تا قسمتهای پشتی استخوانهای ستون فقرات را محافظت کنند. در غیاب غضروف، استخوانها بر روی همدیگر حرکت کرده که این امر منجر به ساییده شدن، التهاب و درد خواهد شد که منجر به آرتروز گردن میشود. دیسک گردن شامل یک لایه بافته شده از فیبرهای غضروفی است که در عین سخت بودن منعطف نیز میباشد. درون این لایه فیبری حلقوی، بوسیله یک ماده ژلهای نرم پروتئینی پر شده است که امکان مهار ضربه و استرس را بوسیله دیسک فراهم میکند. مجموعا شش دیسک گردن ژله مانند بین مهرههای گردنی وجود دارد که حین حرکت، آنها را از سایش بر یکدیگر حفظ میکند. یکی از دلایل شایع دردهای گردن آسیب به دیسک گردن است که این درد تا بازوها امتداد مییابد. این درد زمانی ایجاد میشود که دیسک دچار پارگی و جراحت شده باشد، به گونهای که منجر به نشت محتویات ژلهای آن به بیرون شود.
آرتروز گردن با افزایش سن تشدید خواهد شد. سایش و پارگیهای مداومی که طی گذر عمر ایجاد شده است یکی از عوامل اصلی این پدیده خواهد بود. علاوه بر سن دلایل دیگری نیز در ایجاد و توسعه آرتروز گردن نقش دارند، نظیر:
در کودکان، بیش از ۸۵ درصد دیسک گردن را آب تشکیل میدهد. با افزایش سن از محتوی آب دیسک گردن کم میشود. بر اساس گزارشات با رسیدن سن به ۷۰ سال، میزان آب موجود در دیسک گردن از ۸۵ به ۷۰ درصد میرسد. اما در بعضی افراد دیسک گردن با سرعت بیشتری آب از دست میدهد. هرچه دیسک گردن خشکتر شود، انعطافپذیری آن کمتر شده و شکنندهتر میشود. در این حالت دیسک گردن نمیتواند به طور طبیعی خود را ترمیم کند چرا که دیسک گردن فاقد رگهای خونی بوده و مواد غذایی و متابولیتها را طی فرآیند انتشار از غضروفهای پیرامون تامین میکند.
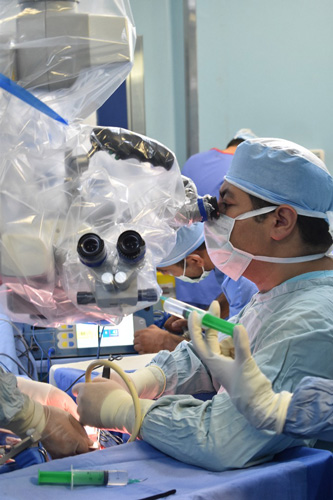
دکتر گیو شریفی، نفر اول بورد تخصصی جراحی مغز و اعصاب ایران که در حال حاظر عضوهیئت علمی دانشگاه علوم پزشکی شهید بهشتی میباشند فعالیتهای پژوهشی ارزندهای را در زمینه جراحی مغز و اعصاب به خصوص در جراحیهای آندوسکوپیک تومورهای مغزی و هیپوفیز و جراحی قاعده جمجمه درسطح جهانی انجام داده و حدود ۶۰ مقاله علمی ایشان در مجلات معتبر پزشکی داخلی و خارجی به چاپ و نشر رسیده است.
همچنین ایشان عضو انجمنهای تخصصی جراحی مغز و اعصاب از جمله انجمن جراحان مغز و اعصاب آمریکا میباشند.
جهت کسب اطلاعات بیشتر و گرفتن نوبت به سایت ایشان به آدرس gsharifi.com مراجعه نمایید .
الکتروشوک در زمانی در ایتالیا اختراع شد که این کشور به فاشیسم مبتلا بود، این وسیله در آن هنگام، در آن واحد یک امید، یک دروغ و یک وسیله تجاری پرسود شد.
این وسیله را دستگاه چرلتی -بینی هم نامیده میشود. مخترعان این وسیله یک نورولوژیست و روانپزشک اینالیایی به نام اوگو چرلتی و دانشجویش لوسیو بینی بودند. زمانی که این وسیله در آپریل سال ۱۹۳۸ رونمایی شد، یک پیشرفت درمانی عمده محسوب میشد.
پیش از آن برای درمان پارهای از بیماریهای روانپزشکی از تزریق انسولین استفاده میشود، با تزریق انسولین، قند خون بیماران پایین میآمد و آنها به اغما میرفتند، این کار به کاهش علایم برخی از اختلالات روانپزشکی کمک میکرد. این شیوه درمانی را «منفرد جی سَکِل»، ابداع کرده بود. اما این شیوه درمانی پرخطر بود و میتوانست صدمات عصبی بیبرگشتی در بیماران ایجاد کند.
شیوه دیگر درمانی که تا قبل از استفاده از الکتروشوک استفاده میشد، استفاده از مواد شیمیایی تشنجزای خاصی مثل کاردیازول بود. این شیوه درمانی در سال ۱۹۳۵ توسط «ژوزف ال فون مِدونا» پیشنهاد شد.
شیوه درمانی دیگر که پیش از این در «یک پزشک» در مورد آن نوشتهام، لوکوتومی بخش پیشپیشانی مغز بود که توسط آنتونیو مونیز رواج پیدا کرد و بعدها والتر فریمن آن را در آمریکا تحت نام لوبوتومی مرسوم کرد. اما این شیوه درمانی هم میتوانست تأثیرات شدید و غیرقابل برگشتی در بیماران ایجاد کند و به علاوه شیوه پرهزینهای هم بود.
در چنین شرایطی و در غیاب داروهای روانپزشکی مؤثر که امروزه در اختیار داریم، چرلتی تصمیم گرفت که برای درمان شیزوفرنی (روانگسیختگی) از شوکدرمانی یا القای تشنج با جریان الکتریسیته ECT استفاده کند.
اوگو چرلتی در دانشگاه رم تحصیل کرده بود، او که بافتهای بدن از جمله مغز را لحاظ میکروسکوپی بررسی کرده در زمره کسانی بود که به ارگانیک بودن بیماریهای روانی باور داشت. او زیر نظر بهترین آناتومیدان سیستم عصبی ایتالیا و دانشمندان دیگری که تحولی در رنگآمیزی بافتها برای آسان کردن مطالعه میکروسکوپی آنها ایجاد کرده بودند، کار میکرد.
بعد از مدتها پژوهش، او در سالهای دهه بیست به این نتیجه رسید که نمیتوان اختلالات روانی را به آسیب بخش خاصی از مغز مرتبط کرد و آناتومی و پاتولوژی در شناسایی منشأ این بیماریهای نمیتواند کمکی کند.
در این زمان بود که تحت نظارت او، دانشجویش -بینی-دستگاه الکتروشوک را ساخت.
در آپریل سال ۱۹۳۸، برای اولین بار در طبقه اول کلینیک بیماریهای اعصاب و روان دانشگاه سلطنتی رم، این دستگاه آزمایش شد. در این آزمایش یک بیمار شیزوفرنیک که تنها با اصطلاحات خاص خودش ارتباط برقرار میکرد و هیچگونه علایم احساسی از خود بروز نمیداد، شرکت داده شد. سر او تراشیده شد و دو الکترود به گیجگاههای او وصل شد، بعد از چند لحظه تأمل و در حالی که بیمار فریاد میزد، دکمه فشار داده شد و بیمار تشنج کرد.
بعد از به هوش آمدن، بیمار برای اولین بار به محیط پیرامونش، توجه نشان داد و علایمی از بهبودی را نشان داد.
اما یکی از پژوهشگرانی که دفترچههای یادداشت بینی را بررسی کرده است ، عقیده دارد که داستان بالا از ابتدا تا انتها تخیلی است و اصلا واقعیت ندارد. تا پیش از داستانی که در بالا خوانید، سه تلاش ناموفق دیگر هم انجام شده بود.
اما علیرغم این عدم صداقت در بازتاب آزمایشهای اول، تحقیقات بینی و چرلتی ادامه پیدا کرد، دستگاه تکمیل شد و حق اختراع یا پتنت آن هم رسما ثبت شد. دستگاه به سراسر جهان ارسال شد و بینی و چرلتی را ثروتمند کرد. به زودی مدلهای دیگری از دستگاه از جمله یک مدل قابل حمل هم ساخته شد.

شاید بارها صحنه ی دادن شوک الکتریکی توسط دفیبریلاتور به یک بیمار که دچار ایست قلبی شده است را در تلویزیون دیده باشیم. این که این فرد بعد از اعمال شوک به زندگی برمی گردد یا خیر نیز می تواند یکی از صحنه های ایجاد تعلیق های چند ثانیه ای برای هیجان انگیز تر کردن فیلم نیز باشد.
آیا تا به حال فکر کرده اید که این دستگاه چطور کار می کند و چگونه باعث احیای بیماران ایست قلبی می شود؟ در این مقاله سعی داریم تا شما را با انواع مختلف این دستگاه، نحوه ی کار آن و کاربرد های دیگر این دستگاه آشنا کنیم. با ما همراه باشید.
دفیبریلاتور دستگاهی است که شوک الکتریکی با انرژی بالایی را به قلب کسی که دچار ایست قلبی شده است، می دهد.
این شوک انرژی بالا، دفیبریلاسیون نامیده می شود، و بخش مهمی از تلاش برای نجات جان فردی است که دچار ایست قلبی شده است.
AED ها چطور کار می کنند؟
AED یک وسیله قابل حمل با وزن سبک و باتری است که ریتم قلب را کنترل می کند و یک شوک الکتریکی را به قلب برای بازگرداندن ریتم طبیعی آن می فرستد. این دستگاه برای کمک به افرادی که دارای اختلال قلبی ناگهانی هستند استفاده می شود.
پد های چسبنده به همراه الکترود ها، به قفسه سینه بیمار متصل می شوند. الکترود، اطلاعات در مورد ریتم قلب فرد را به یک کامپیوتر در AED ارسال می کند. رایانه ریتم قلبی بیمار را تحلیل می کند تا ببیند شوک الکتریکی مورد نیاز است یا خیر. در صورت نیاز، الکترود، شوک را اعمال می کند.
لازم نیست که برای استفاده از یک دفیبریلاتور AED حتما آموزش دیده باشید. هر کسی می تواند از آن استفاده کند. دستورالعمل های واضحی در مورد نحوه ی کار با این دستگاه وجود دارد. در آنها چگونگی قرار دادن پد های دفیبریلاتور آموزش داده می شود و سپس ریتم قلبی توسط دستگاه ارزیابی شده و تنها در صورتی که نیاز باشد به شما آموزش می دهد تا شوک بدهید.
در یک نظرسنجی که اخیرا انجام شده است، سه چهارم مردم اظهار داشتند اگر فردی را که دچار ایست قلبی شده است ببینند، دچار شوک خواهند شد و برای انجام عملیات احیا، به اندازه کافی اعتماد به نفس نخواهند داشت. با آموزش بیشتر عملیات احیا (CPR) و آگاهی بیشتر در این زمینه، می توان این آمار را تغییر داد.
دستگاه شوک الکتریکی AED
شکل بالا یک AED درحال استفاده را نشان می دهد. تصویر یک تنظیم اولیه معمول با استفاده از یک AED نشان داده شده است. AED دارای دستورالعمل های گام به گام و دستورات صوتی است که یک ناظر آموزش ندیده را قادر می سازد که به درستی از دستگاه استفاده کند.
ICD ها چطور کار می کنند؟
ICD ها به صورت جراحی در قفسه سینه یا شکم قرار می گیرند و آریتمی های قلب را بررسی می کنند. آریتمی ها می توانند جریان خون را از قلب شما به سایر بدن متوقف کنند یا قلب شما را متوقف کنند. ICD یک شوک برای تصحیح این آریتمی ها ارسال می کند.
ICD همچنین می تواند فعالیت الکتریکی قلب و ریتم های قلب را ثبت کند. اطلاعات ثبت شده می تواند به پزشکتان کمک کند تا با دقت بهتری برنامه نویسی دستگاه شما را انجام دهد تا بتواند بهتر کار کند و ضربان های نامنظم را اصلاح کند. دستگاه شما به نحوی برنامه ریزی می شود که به نوع آریتمی که احتمالا دارید بتواند پاسخ دهد.

دیابت یا بیماری قند یکی از شایع ترین بیماری های ناشی از اختلالات متابولیکی می باشد (۱۴). اگر بدن انسولین کافی تولید نکند یا انسولین ترشح شده به درستی مصرف نشود فرد دچار بیماری دیابت شده است. انسولین هورمونی است که قند خون را تنظیم می کند (۲، ۴ و ۲۰). اگرچه دلیل ابتلا به دیابت مشخص نیست اما عواملی مانند چاقی و کم تحرکی ممکن است در بروز دیابت نقش داشته باشند (۱۴). بیماران دیابتی نسبت به زخم و عفونت حساس تر بوده و در این بیماران زخم های دیابتی به کندی درمان می شود.
انواع مختلفی از دیابت وجود دارد: دیابت نوع ۱، دیابت نوع ۲ و دیابت حاملگی(۲۰).
دیابت نوع ۱ یا دیابت وابسته به انسولین اغلب در کودکان و نوجوانان دیده می شود و علت آن از بین رفتن سلول های مولد انسولین پانکراس است (۴). کنترل دیابت نوع ۱ با تزریق روزانه انسولین امکان پذیر است. علت دیابت نوع ۱ شناخته شده نیست و در حال حاضر نمی توان آن را پیشگیری کرد.
علائم این بیماری شامل دفع بیش از حد ادرار (پر ادراری)، تشنگی، گرسنگی دائمی، کاهش وزن، تغییرات بینایی و خستگی است. این علائم ممکن است به طور ناگهانی رخ دهد (۲).
دیابت نوع ۲ هنگامی رخ می دهد که بدن دیگر انسولین کافی تولید نکند، یا برای استفاده از انسولینی که می سازد دچار مشکل شود، که باعث بالا رفتن قند در خون می شود. در طول زمان، این امر باعث صدمه زدن به عروق خونی و عصب ها می شود و می تواند به عوارض جدی منتهی گردد.
انتخاب یک شیوه زندگی سالم تر می تواند به جلوگیری یا کنترل دیابت نوع ۲ کمک کند و بطور محسوسی خطر بیماری قلبی و سکته مغزی را در شما کاهش دهد (۲۰).
دیابت حاملگی، هایپرگلیسمی است با مقدار قند خون بالاتر از حد نرمال، اما پایین تر از مقدار تشخیص دیابت، و در دوران بارداری اتفاق می افتد (۲).
چنانچه هر یک از این علائم گفته شده دیابت در شما وجود دارد، بهتر است به پزشک مراجعه کنید. کنترل صحیح می تواند از بروز دیابت جلوگیری کرده و عوارض مربوط به این بیماری را به تأخیر بیندازد.
برای درمان قطعی این زخم ها بهترین راه بیرون کشیدن تمامی عفونت از بدن بیمار و عضو زخم شده، بدون استفاده از تیغ جراحی و یا تجویز آنتی بیوتیک می باشد.
با توجه به اهمیت موارد گفته شده و عوارض مصرف داروهای شیمیایی و همچنین هزینه ی بالای درمان، یافتن دارویی با حداقل عوارض جانبی و مقرون به صرفه ضروری است (۱۴). درمان قطعی و تضمینی این افراد با کرم الیو و هانی نیکا امکان پذیر می باشد که بر اساس دستور قرآن مجید، احادیث معتبر و کتب مرجع طب سنتی ساخته شده است.
کرم الیو و هانی نیکا با نوآوری جدید به شماره ۷۹۳۷۸ در تاریخ ۱۳۹۲/۲/۱۴ ثبت اختراع گردیده است. این کرم بدون به کار گیری تیغ جراحی تمامی عفونت را از موضع زخم و پیرامون آن بیرون کشیده، عضو را عاری از عفونت می کند، جریان خون را به حالت عادی بر می گرداند و سپس ترمیم زخم را انجام می دهد.
عسل يك تركيب غذايي است كه از شهد گلها و توسط زنبور عسل ساخته مي شود. عسل طبيعي نيمه شفاف بوده و هر چه پر رنگ تر باشد طعم آن سنگين تر و بهتر است . شهد گلها با آنزيم مخصوصي كه در بزاق دهان زنبورعسل وجود دارد تركيب شده و طي يك فرايند شيميايي تبديل به عسل مي گردد. بعد از ذخيره عسل در كندو، زنبورها با بال زدنهاي خود كار تهويه را انجام مي دهند و موجب مي شوند رطوبت بيش از اندازه آن از بين رفته و آماده مصرف گردد (۵ و ۱۹).
عسل یک مخلوط اشباع از فروکتوز ( ۳۸ %)، گلوکز ( ۳۱%)، مالتوز، ساکارز و دیگر کربوهیدرات ها می باشد و آب کمی براي رشد در اختیار میکروارگانیسم هاي بیماري زا قرار می دهد. از طرف دیگر عسل به علت PH اسیدی معادل ۲/۳ تا ۵/۴ خاصیت ضد باکتریایی دارد (۱۷ و ۱۹).
از زمان های قدیم عسل جایگاه مهمی در طب سنتی به عنوان دارو داشته و کاربردهای بیشماری از این ماده ذکر شده است (۱۹). خصوصیات منحصر به فرد عسل که نقشی اساسی در اثر بخشی کرم نیکا به عهده دارد به دلیل وجود ویتامین های E-C-B6-B2-A می باشد. گزارشات مختلف نشان می دهد که عسل دارای خاصیت ضد التهابی، آنتی اکسیدانی و خواص ضد میکروبی است (۱۴).
یکی از ترکیبات اصلی روغن های گیاهی اسید چرب است. روغن زیتون حاوی مقادیر زیادی اسید چرب غیر اشباع می باشد و فراوان ترین اسید چرب غیر اشباع موجود در روغن زیتون اولئیک اسید است.
ترکیبات شیمیایی اصلی روغن زیتون شامل: اولئیک اسید، ترکیبات فنلی، توکوفرول ها، اسکوالن و بتاکاروتن می باشد. همچنین برخی ترکیبات فنلی موجود در روغن زیتون شامل: تیروزول، هیدروکسی تیروزول و اولئوروپین است. یکی از مزایای اسید های چرب غیر اشباع فعالیت ضد باکتریایی آنهاست که به طور بالقوه ای از زخم در مقابل آلودگی محافظت می کنند. همچنین ترکیبات فنلی روغن زیتون دارای خواص آنتی اکسیدانی، ضد میکروبی، ضد سرطان، ضد التهابی، ضد تجمع پلاکت و ضد فشار خون می باشند (۸ ، ۱۰ و ۱۴).
بره موم (پروپولیس) یک ماده صمغی طبیعی است که حاصل رزین های گیاهی می باشد. این ماده توسط زنبور عسل از گیاهان مختلف جمع آوری شده و ترکیبات شیمیایی آن از لحاظ کیفی و کمی متفاوت بوده و وابسته به گیاهان ناحیه می باشد.
بره موم حاوی مواد مغذی بسیاری از جمله برخی مواد انرژی زا و پروتئین های فراوان است. به طور کلی بره موم از ۳۰% موم،۵۰% صمغ، ۱۰% چربی های ضروری، مواد آروماتیک و مواد معطر گیاهی و ۵% پولن تشکیل شده است. این ماده دارای اثرات ضد میکروبی و ضد قارچیست که سیستم ایمنی بدن را تحریک می کند ( ۳ و ۱۳).
بهبود زخم شامل یک سری رویدادهای مشخص است که با تکمیل فرآیندهای بیولوژیکی دوره درمان، صورت می گیرد. این رویدادها بافت آسیب دیده را بازسازی کرده و سعی می کنند که وضعیت بافت را به حالت طبیعی بازگردانند. واکنش طبیعی یک موجود زنده بازسازی زخم در کوتاه ترین زمان ممکن و ایجاد مجدد ساختار طبیعی بافت می باشد (۱۴).
زخم های دیابتی از عوارض رایج دیابت می باشند که در این زخم ها روند درمان به طور طبیعی صورت نمی گیرد. معمولا گانگرن ایجاد شده و بافت نکروز شده روز به روز بیشتر ملتهب و بر میزان عفونت آن افزوده می شود.
بسیاری از داروهای شیمیایی مورد استفاده برای درمان زخم های دیابتی به دلیل هزینه ی بالا مقرون به صرفه نمی باشند. از طرفی با طولانی شدن دوره درمان و پانسمان زخم بار مالی قابل توجهی برای فرد و سیستم درمانی ایجاد می شود (۱۴). اغلب علاوه بر تقبل این هزینه ها از سوی بیمار و خانواده فرد بهبودی کامل صورت نگرفته و گاها حتی در نهایت عضو نکروز شده (اغلب در اندام تحتانی پاها این اتفاق می افتد) قطع می گردد. بنابراین یافتن دارویی که بتواند با کمترین هزینه بیشترین عملکرد را داشته باشد ضروری است.
شرکت داروسازی گل دارو
آدرس : اصفهان شهرک صنعتی صفه. شرکت داروسازی دانش بنیان گل دارو
ایمیل :
| DR.Z.YOUSEFZADEH@GMAIL.COM |
امروزه کاشت ناخن یکی از پرطرفدارترین کارهایی است که خانمها برای زیبایی ناخنهایشان انجام میدهند کاشت ناخن در کشور ما رواج زیادی پیدا کرده است. کسانی که به کاشت ناخن مبادرت می ورزند هرکدام دلایلی برای انجام این عمل دارند. نداشتن ناخن و زیباتر شدن ناخن ها، از جمله دلیل کاشت ناخن است اما اگر مراقبتهای لازم انجام نشود،همین ناخنها ممکن است مشکلاتی نیز برای سلامت ناخنهای طبیعی ایجاد کنند. در این مقاله سعی میکنیم روش نگهداری و مراقبت از کاشت ناخن را با شما در میان بگذاریم.
نکته اول: انتخاب سایز مناسب برای ناخن
طول ناخنی که میخواهید بکارید را مناسب با نحوه کار و سبک زندگی خود انتخاب کنید. آنهایی که ناخن خود را بیش از ۱٫۳ سانتی متر از نوک انگشت خود انتخاب می کنند، احتمال اینکه ناخن مصنوعی خود را بشکنند یا به آن آسیب برسانند بیشتر است. مخصوصا اگر کارهایی که بصورت روزمره انجام می دهید فشار به ناخن شما وارد کند. بنابراین سایز ناخن خود را طوری انتخاب کنید که مناسب با سبک زندگی شما است.
نکته دوم: چرب کردن ناخن های خود دو بار در روز
با توجه به اینکه ناخن کاشته شده شما سفت و محکم هستند امکان اینکه بشکنند زیاد است به همین خاطر در روز دو بار ناخن های خودتون رو با روغن ناخن چرب کنید که ناخن هاتون کمی انعطاف پذیر بشند و از شکستن جلو گیری شود. دو قطره برای هر انگشت کفایت میکند. شما میتونید این روغن رو از فروشگاه های آرایشی بهداشتی و دارو خانه ها تهیه کنید.
نکته سوم: استفاده از دستکش های ضد آب
تا جایی که امکان دارد سعی کنید ناخن های خود را خیس نکنید و موقع انجام کار های خانه مانند ظرف شستن، شستن سینک ظرفشویی و … از دستکش استفاده کنید چون آب ممکن است به ناخن شما آسیب بزند. بنابر این سعی کنید از کارهایی که دست شما رو خیس میکنه بیشتر دوری کنید. همچنین بعد از انجام کارهای خانه دستان خود را با دستمال خشک کنید و برای از بین بردن باکتری ها با الکل ناخن های خود را ضد عفونی کنید.
نکته چهارم :از نوک انگشتان به جای ناخن کاشت استفاده کنید
زیرا سفتی ناخن کاشت وسوسه انگیز است که از آن مانند ابزار استفاده شود. با انجام کار ساده ایی مثل باز کردن در قوطی با ناخن کاشت، باعث کنده شدن آن و در نتیجه آسیب ناخن طبیعی حتی گاهی کنده شدن ناخن طبیعی می شوید. بسیار دردناک است !نگذارید ناخن کاشت به جایی گیر کندچرا که ممکن است به ناخن طبیعی آسیب بزند و آن را پاره کند.
نکته پنجم: مراجعه سریع به ناخن کار اگر ناخن شکست یا ترک خورد
اگر به ناخن خود آسیب زدید ناخن شکسته را پانسمان نکنید و تلاش نکنید ناخن خود را خودتان در منزل درست کنید چون ممکن است نتیجه کار آسیب بیشتر به ناخن طبیعی خود باشد یا انگشتان خود را عفونی کنید با درنظر گرفتن میزان شکستگی ناخن. به ناخن کار مراجعه کنید و اجازه دهید آنها ناخن شما را ترمیم کنند. هرگر ناخن خود را با چسب ناخن نچسبانید، تمام چسب ناخن ها ضد آب نیستند و ممکن است تاثیر گذار نباشد.
نکته اول: دستان خود را بصورت مرتب بشویید زمانی که کثیف می شوند
به دلیل وجود چسب و رویه مصنوعی روی ناخن های طبیعیتان، باکتریبیشتری در دستتان جمع شود و ناخنهای طبیعیتان را خراب و مریض کند.
با آب و صابون ملایم دستان خود را بشویید. همچینین میتونید یک عدد براش مخصوص تمیز کردن ناخن های خود تهیه کنید و سطح ناخن ها و زیر آنها را روزانه تمیز کنید چون آنها بیشتر در معرض آلودگی هستند. دستان خود را با صابون کفی کنید و سپس با براش روی ناخن ها به نرمی بکشید تا تمیز شوند. ۲۰ ثانیه رو برای تمیز کردن دستانتون وقت بگذارید، وقتی ازتون نمیگیره.
نکته دوم: خشک کردن دستها
پس از هر بار شستن دستها، دستان خود را با دستمال خشک کنید. خشک کردن دستها کمک می کند باکتری ها و قارچ ها در ناخن رشد نکنند.از خشک کردن ناخن ها با سشوار گرم جلوگیری کنید و از دستمال یا حوله نرم استفاده کنید.
نکته سوم: چرب نگه داشتن انگشتان
بعد از خشک کردن انگشتها ناخن های خود را همیشه با کرم مرطوب نگه دارید.
نکته چهارم: استفاده از ابزارهای ناخن تمیز و ضدعفونی شده
جهت جلوگیری از عفونی شدن ابزار های ناخن خود را با الکل ضد عفونی کنید اگر شما در منزل ناخن های خود را سوهان می کشید و روی ناخن خود کار می کنید.
نکته اول: ترمیم ناخن ها
همانطور که ناخن های شما رشد می کند ناخن مصنوعی روی آن هم رشد میکند و به جلو می آید و نیاز به ترمیم (پر کردن جای خالی و دیزاین مجدد) دارد.
هر دو یا سه هفته یک بار باید ناخن ها را ترمیم کنید. به ناخن کار خود مراجعه کنید و از او بخواهید ناخن شما را ترمیم کند که ناخن شما را میتواند فرم و ظاهر آن را هم در صورت تمایل برای شما تغییر دهد. واگر گوشه ناخنتان کنده شده و یا شکسته شده است، حتما به آرایشگاه و یا سالنی که در آن ناخن کاشته اید بروید و از کسی که برایتان ناخن کاشته بخواهید نگاهی به ان بیندازد. در واقع ترمیم ناخن یکی از کارهایی است که هر چند یکبار باید انجام دهید. اینکار هم از شل شدن ناخنهایتان و هم بروز بیماریهای ناخن جلوگیری میکند.
نکته دوم: برداشتن ناخن (Remove)
هر سه ماه یک بار به ناخن کار خود مراجعه کنید و از او بخواهید تا ناخن های شما را بردارد یا به اصطلاح انگلیسی ریمو کند.
توجه داشته باشید که ناخن های شما نیاز به تنفس دارند پس یادتان باشد هر سه ماه یک بار جهت برداشتن ناخن خود اقدام کنید تا آسیبی به ناخن طبیعی شما وارد نشود.
نکته سوم: بعد از برداشتن ناخن سه هفته صبر کنید
خانم هایی که از ناخن های مصنوعی و کاشته شده برای زمان طولانی استفاده می کنند، ممکن است مشاهده کنند که ناخن های طبیعی آنها نازک تر و مات تر شده است و در مواردی منجر به عوض شدن جهت و محور ناخن می شوند؛ ناخن های شما هر چند ماه، مدتی نیاز به تنفس دارند. پس حواستان باشد بعد از برداشتن ناخن خود سه هفته به ناخن خود تنفس دهید بعد برای کاشت ناخن جدید اقدام کنید. یک هفته حد اقل هیچ گونه لاک یا ناخن مصنوعی بر روی ناخن طبیعی خود قرار ندهید.
در این مدت ناخن های خود را کوتاه نگه دارید تا از شکستن احتمالی جلوگیری کنید.
در نایلونی مغناطیسی با ضخامت ۰٫۵۰ و شفافیت و وضوح و انعطاف عالی
مناسب برای ورودی تمام تجاری ها و اداری های پر تردد
فوق العاده شکیل و با دوام
شفافیت و وضوح بالا
در ابعاد متنوع و با ابعاد مورد نظر شما (سفارشی)
نصب آسان بر روی تمام سطوح
قابلیت جداسازی و نصب مجدد و استفاده برای سالیان سال
حفظ گرما و سرمای مغازه و دفترکار
جلوگیری از نفوذ گرد و غبار و حشرات
با جنس PVC 0.50 ضخیم و امکان تولید با ضخامت مورد نظر شما (سفارشی)
فروش کلی و جزئی

این محصول جهت جلوگیری از اتلاف انرژی گرمایشی در فصل های زمستان و پاییز و جلوگیری از اتلاف انرژی سرمایشی در فصول گرم سال استفاده میشود و تا ۷۵ در صد باعث کاهش مصرف انرژی در محیط میشود. بصورت خودکار پس از ورود و خروج فرد به محیط ، توسط سیستم مغناطیسی تعبیه شده بر روی این محصول بسته میشود. نایلون استفاده شده در این محصول پلاستیک ژلاتینی شفاف PVC میباشد و در ضخامت ۰٫۵۰ می باشد و ضخامت های مختلف به صورت سفارشی قابل عرضه میباشد .
نصب آسان و سریع بدون نیاز به تخصص و ابزار خاصی توسط خودتان! قابل نصب بر روی انواع چهارچوب ، درهای کشویی ، در تراس ، در بالکن ، در حیاط ، پوشش گلخانه ای

توجه مهم : لطفا دقت کنید اندازه عرض در ورودی شما باید کوچک تر از عرض پرده ای که می خرید باشد ! ، زیرا از هر طرف چند سانتی متر (حد اقل ۲ الی ۱۰ سانت) جا برای چسب های کنار پرده باید وجود داشته باشد ، و حتما نیازی نیست پرده دقیقا روی چهارچوب باشد بلکه اگر کناره ها ورودی شما جا داشته باشد می توانید مقداری کنارتر نصب کنید و از بالای پرده نیز جا برای چسباندن چند سانتی متر (حداقل ۴ الی ۲۰ سانت) جا برای چسباندن در نظر بگیرید ( تا ارتفاع ۲۴۰ قیمت تغییر نمیکند ! ) .

نصب سریع و آسان پرده نایلونی مغناطیسی در چند دقیقه :
پرده نایلونی پلاستیکی مغناطیسی دارای برچسب دو طرفه بسیار قوی و محکم و با دوام می باشد که برای در با کناره های شیشه ای ، سرامیکی ، سنگ ، کاشی ، فلزی و سایر سطوح صاف که چسب روی آن بچسبد بسیار محکم می شود و برای سایر سطوح نیز توسط چند عدد پیچ MDF به خوبی محکم می شود ، برای چسبیدن بهتر چسب بهتر است ابتدا سطح مربوطه را کاملا تمیز و سپس خشک کرده و بعد چسب های دو طرفه را به محل مورد نظر بچسبانید ، تمیز نمودن محل چسب دوام کار شما را بیشتر می کند .
این محصول را همه جا می توانید استفاده کنید و محدودیت ندارد مثلا برای مغازه ها / فروشگاه ها ، منازل ، شرکت ها ، باغ ها ، ویلاها ، درهای کشویی ، در تراس ، در بالکن ، در حیاط ، پوشش گلخانه ای و … با قابلیت ایستایی مناسب در برابر باد و جنس مقاوم در برابر سرما و گرما .
جهت سایز سفارشی نیز نزدیکترین سایز (ملاک انتخاب عرض کار) به سایز خود را سفارش دهید و سایز خود را اعلام نمائید ، فی سایز سفارشی بستگی به سایز عرض و ارتفاع کار شما دارد و مقدار اندکی از پیش فرض ها بالاتر میباشد .
محصول مشابه : خرید ارزانتر =» پرده مغناطیسی ارزانتر (۰٫۲۵) ، توری مغناطیسی (فایبر گلاس)


